- Adv -
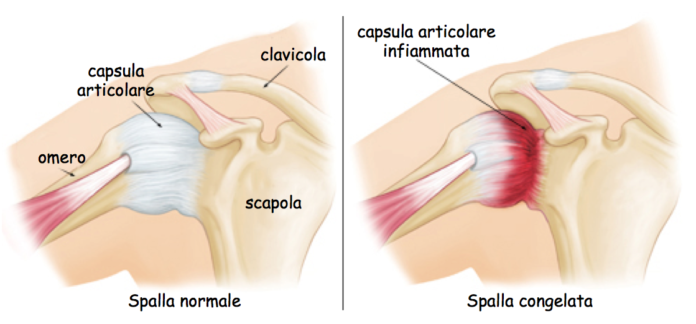
La capsulite adesiva, conosciuta comunemente come “Spalla congelata” o “Frozen shoulder”, è una patologia infiammatoria molto invalidante, che limita significativamente i movimenti della spalla con progressiva immobilità di tutto il distretto articolare.
La spalla è un’articolazione sferica che garantisce i movimenti in ogni piano dello spazio: la testa dell’omero è rivestita da una capsula e lubrificata dal liquido sinoviale, il quale garantisce all’articolazione un movimento più scorrevole.
Nel caso di capsulite il tessuto connettivo che avvolge l’omero può ispessirsi ed irrigidirsi, determinando così una limitazione della normale mobilità articolare. Le cause della spalla congelata non sono pienamente comprese e le ipotesi sono tra le più disparate. Sicuramente uno schema posturale errato che comporta un posizionamento anomalo della spalla mantenuto nel tempo, a lungo andare predispone il soggetto ad una condizione di rigidità e alla formazione di aderenze.
Pertanto, risulta importante una diagnosi precoce, al fine di consentire un recupero tempestivo ed una risoluzione completa della sintomatologia. L’intero processo diagnostico prevede l’ausilio di una serie di test clinici e di reperti radiografici, che aiutano nella distinzione di questo quadro da altre patologie della spalla, tra cui conflitto della cuffia dei rotatori, artrosi e borsite.
La patologia interessa una fascia di età media compresa tra i 35 e 55 anni, con un’incidenza prevalente nel sesso femminile. Il primo campanello di allarme che emerge è il dolore nella porzione superiore e laterale dell’articolazione, il quale nella fase più acuta della patologia è ingravescente ed invalidante.
La patologia si sviluppa attraverso tre fasi:
-
Congelamento o freezing: che ha mediamente una durata tra i 3 e 6 mesi ed è caratterizzata da dolore acuto.
-
Rigidità: fase in cui il dolore lascia spazio ad una limitazione del range articolare ed ha una durata tra i 3 e i 18 mesi.
-
Scongelamento: ha una durata variabile ed è quella in cui si verifica la remissione parziale o completa.
L’approccio terapeutico deve essere tempestivo, in quanto un inizio precoce del trattamento, può sicuramente indurre ad una riduzione della complessità della patologia e del suo decorso. All’inizio della riabilitazione i principali obiettivi da prefiggersi sono la riduzione del dolore e il recupero dell’articolarità della spalla; in questa fase di grande supporto può essere la terapia strumentale.
Nello specifico:
-
Tecarterapia per incremento del microcircolo e per accelerare l’attività enzimatica muscolare.
-
Laser ad alta potenza con la sua capacità di ridurre il gonfiore (azione antiedemigena), il dolore (azione antalgica) e l’infiammazione (azione antiflogistica).
-
Onda d’urto che con la sua energia determina la formazione di nuovi vasi (neo-angiogenesi), con la possibilità di portare in loco sostanze chimiche capaci di riparare il tessuto e di attivare processi di smaltimento dei prodotti di scarto dannosi.
La terapia manuale invece consiste nel sottoporre il paziente a mobilizzazione, esercizi passivi ed attivo-assistiti al fine di riuscire a recuperare gradi di movimento dell’articolazione della spalla, rispettando la soglia del dolore e cercando di restare nei limiti. Il piano riabilitativo, inoltre, prevede la somministrazione di esercizi di allungamento insieme ad esercizi di pendolamento; una volta raggiunto uno stato di rilassamento delle costrizioni muscolari che possa restare costante nel tempo e garantire i risultati al paziente, è fondamentale istruire il soggetto all’esecuzione degli esercizi e alla pratica di questi più volte al giorno, in un primo momento sotto la supervisione del fisioterapista e poi anche da solo a casa. Nelle fasi più avanzate è di buon auspicio proporre un programma di potenziamento muscolare, incentivando e sfruttando le forze stabilizzanti per la spalla.
Infine, l’osservazione e la valutazione nel tempo del paziente e dei risultati ottenuti, permetterà di adattare i carichi di lavoro e la difficoltà degli esercizi alle esigenze dello stesso.