Da uno studio di Silver e Leadbetter (1998) risulta che su 65 medici intervistati il 7% ritiene che non esista la sindrome del piriforme e il 21% non sa rispondere alla domanda “cos’è?”, o mostra perplessità sull’argomento. Questo è il motivo per cui spesso questa sindrome non è diagnosticata oppure viene scambiata per una “comune” sciatalgia.
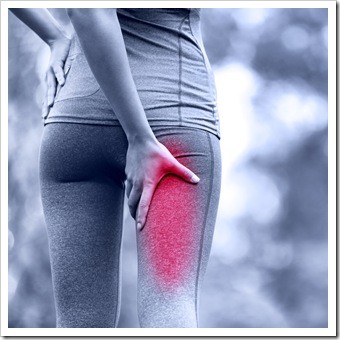
La sindrome del muscolo piriforme è una patologia che provoca un dolore di tipo sciatalgico definita anche “falsa sciatalgia”. Se fra le cause di tale dolore si possono escludere patologie quali un’ernia del disco, una stenosi lombare, una massa neoplastica o un ematoma a livello dei muscoli ischio-crurali è opportuno effettuare indagini a livello del muscolo piriforme. E’ possibile infatti che una sofferenza del piriforme (che può essere dovuta ai motivi più svariati) sia il responsabile della dolorabilità sciatalgica.
Le cause: l’eziologia della sindrome del muscolo piriforme è multifattoriale. Dai dati presenti in letteratura sembra che la causa più frequente sia di tipo traumatico. Altre cause sono le dismetrie degli arti inferiori, le miositi del piriforme, gli interventi chirurgici per l’anca.
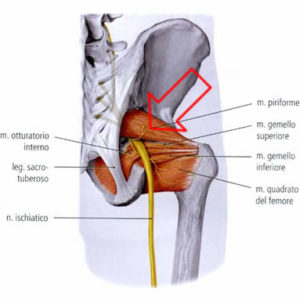 I sintomi: la sintomatologia è alquanto variegata e può derivare dalla compressione del nervo sciatico contro l’arcata ossea del grande forame ischiatico o dalla strozzatura dello stesso nervo nel ventre del muscolo. Spesso si avverte dolore, talvolta accompagnato da parestesie al tratto lombare, alla regione dei glutei, nelle zone posteriori della gamba e della coscia e anche alla pianta del piede. Altri sintomi che possono comparire sono deficit di tipo motorio, riduzioni della sensibilità in alcune zone degli arti inferiori e gonfiore esteso nella zona che va dal sacro al gran trocantere.
I sintomi: la sintomatologia è alquanto variegata e può derivare dalla compressione del nervo sciatico contro l’arcata ossea del grande forame ischiatico o dalla strozzatura dello stesso nervo nel ventre del muscolo. Spesso si avverte dolore, talvolta accompagnato da parestesie al tratto lombare, alla regione dei glutei, nelle zone posteriori della gamba e della coscia e anche alla pianta del piede. Altri sintomi che possono comparire sono deficit di tipo motorio, riduzioni della sensibilità in alcune zone degli arti inferiori e gonfiore esteso nella zona che va dal sacro al gran trocantere.
La diagnosi: viene effettuata, di norma, attraverso un esame di tipo clinico. Talvolta può essere necessario ricorrere a indagini supplementari (elettromiografia per valutare la conducibilità nervosa del nervo sciatico, TAC e risonanza magnetica). Fra i test clinici maggiormente usati per la diagnosi della patologia in questione ricordiamo il test di Freiberg e il test di Pace e Nagle.
Il trattamento: esistono diverse modalità di trattamento di questa patologia sia di tipo farmacologico sia di tipo fisico. Lasciando la prima all’esperienza del medico ci soffermiamo sulla seconda, che a mio avviso, e non per “conflitto di interesse”, è la più importante poiché ci consente di andare sulla causa del problema e non di fermarci solamente al sintomo.
Le terapie fisiche più efficaci una volta diagnosticato il problema sono Laser Yag e tecar  terapia in fase acuta ai quali faranno seguito tecniche di massaggio particolari (es. massaggio trasverso profondo) e stretching per rilassare il muscolo contratto.
terapia in fase acuta ai quali faranno seguito tecniche di massaggio particolari (es. massaggio trasverso profondo) e stretching per rilassare il muscolo contratto.
A questo punto, aiutati anche da tecniche osteopatiche, si “confeziona” un trattamento personalizzato finalizzato soprattutto ad evitare recidive del problema lavorando sulla causa principale dello squilibrio.
La ripresa dell’attività sportiva (o lavorativa) deve avvenire in modo graduale. Durante il periodo di trattamento può essere utile, nelle ore di sonno, posizionare un cuscino tra le ginocchia allo scopo di favorire il rilassamento del muscolo.