- Adv -
La vitamina D è dai più conosciuta come uno dei più importanti elementi per mantenere in equilibrio, e quindi in salute, il sistema scheletrico.
Ormai è chiaro, tuttavia, che la vitamina D svolge anche altri ruoli importanti oltre ai suoi ben noti effetti sull’omeostasi del calcio e delle ossa. Infatti i recettori della vitamina D (VDR) sono presenti su moltissime cellule; tali recettori sono presenti anche sulle cellule del sistema immunitario (cellule B, cellule T, cellule dendritiche e cellule presentanti l’antigene). Queste cellule, tra l’altro, sono anche in grado di sintetizzare autonomamente il metabolita attivo della vitamina D (il calcitriolo o 1,25-OH Vitamina D) che ha, quindi, la capacità di agire anche in modo autocrino nell’ambiente immunologico locale (attività autocrina di una sostanza è la capacità di influenzare la funzione delle stesse cellule che la producono). La vitamina D, infatti, può modulare le risposte immunitarie sia innate che adattive agendo sia in modalità endocrina (funzione a distanza) che paracrina (azione sulle cellule vicine al sito di produzione) che autocrina (azione sulle stesse cellule che la producono) legandosi a specifici trascrittori nucleari trans-membrana ed andando infine ad attivare i siti bersaglio di trascrizione sul DNA.
Alcune delle azioni non classiche più recentemente riconosciute della vitamina D includono effetti sulla proliferazione e differenziazione cellulare, nonché effetti immunologici con conseguente capacità di mantenere la tolleranza e promuovere l’immunità protettiva. Le cellule presentanti l’antigene (macrofagi e cellule dendritiche), le cellule T e le cellule B hanno le strutture necessarie sia per sintetizzare, come già detto, che per interagire con l’1,25-OH vitamina D.
Sono stati condotti numerosi studi che associano livelli più bassi di vitamina D ad un aumento delle infezioni. Un rapporto ha studiato quasi 19.000 soggetti tra il 1988 e il 1994. Gli individui con livelli più bassi di vitamina D (<30 ng / ml) avevano probabilità di contrarre una infezione del tratto respiratorio superiore rispetto a quelli con livelli sufficienti, anche dopo aver considerato i cosiddetti fattori di confondimento tra cui la stagione, età, genere, massa corporea e razza.
In un altro studio su 800 reclute finlandesi che sono state suddivise in base ai livelli sierici di vitamina D, quelle con livelli più bassi di vitamina D hanno perso significativamente più giorni di servizio per infezioni delle vie respiratorie superiori, rispetto alle reclute con livelli più alti di vitamina D (oltre 40 nmol). Sono stati condotti numerosi altri studi trasversali sui livelli di vitamina D e sui tassi di influenza, nonché su altre infezioni tra cui la vaginosi batterica e l’HIV. Tutti hanno riportato un’associazione tra livelli più bassi di vitamina D e aumento dei tassi di infezione.
Un recente studio prospettico, statisticamente ben progettato, quindi in doppio cieco contro placebo, ha avuto un risultato oggettivo, basandosi su coltura di tampone rinofaringeo e dose terapeutica di vitamina D, ha mostrato che la somministrazione di vitamina D ha determinato una riduzione statisticamente significativa (42%) dell’incidenza dell’infezione influenzale.
La risposta delle cellule immunitarie innate e adattive alla vitamina D
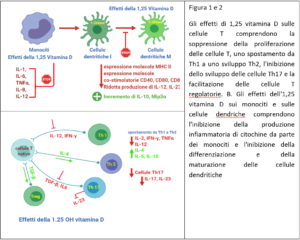 Gli effetti della vitamina D sulle cellule del sistema immunitario sono numerosi e complessi. Inibisce la proliferazione delle cellule B e ne blocca la differenziazione, sopprime inoltre la proliferazione delle cellule T che si traduce in uno spostamento da un fenotipo Th1 a un Th2 (vedi figura).
Gli effetti della vitamina D sulle cellule del sistema immunitario sono numerosi e complessi. Inibisce la proliferazione delle cellule B e ne blocca la differenziazione, sopprime inoltre la proliferazione delle cellule T che si traduce in uno spostamento da un fenotipo Th1 a un Th2 (vedi figura).
Influisce anche sulla maturazione delle cellule T con una limitazione dello sviluppo verso il fenotipo Th17 (ad azione pro-infiammatoria) mentre facilita l’induzione delle cellule T-regolatorie (Treg). Tutto ciò porta ad una riduzione della produzione di citochine pro-infiammatorie (IL-17, IL-21) con un aumento della produzione di citochine antinfiammatorie come IL-10 (vedi figura). La vitamina D ha anche effetti sui monociti e sulle cellule dendritiche (DC). Inibisce la produzione di citochine pro-infiammatorie anche da parte dei monociti: la sintesi di IL-1, IL-6, IL-8, IL-12 e TNFα viene pertanto modulata.
Nell’immunità innata (i cui componenti li possiamo paragonare alle truppe di prima linea che reagiscono all’assalto nemico comunque esso si presenti) i macrofagi e le cellule dendritiche possono convertire la vitamina D3 in 1,25OH Vitamina D, forma biologicamente attiva. Sulla superficie delle cellule immunitarie, inoltre, è presente anche il recettore della vitamina D (VDR) e quindi la 1,25OH Vitamina D può agire sul microambiente immunitario sia dall’esterno che dall’interno delle sue cellule.
In linea 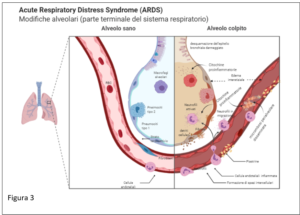 generale, in sintesi, l’esposizione alla vitamina D porta a un passaggio da uno stato immunitario pro-infiammatorio a uno più modulato e tollerogenico.Anche nell’immunità adattativa (le truppe che vengono selezionate in base alla capacità offensiva del nemico) la vitamina D aggiunta in coltura limita la produzione sostanze pro-infiammatorie come l’IFN-γ e IL-17.
generale, in sintesi, l’esposizione alla vitamina D porta a un passaggio da uno stato immunitario pro-infiammatorio a uno più modulato e tollerogenico.Anche nell’immunità adattativa (le truppe che vengono selezionate in base alla capacità offensiva del nemico) la vitamina D aggiunta in coltura limita la produzione sostanze pro-infiammatorie come l’IFN-γ e IL-17.
Covid 19 e vitamina D
SARS-CoV-2 viene trasmesso attraverso l’inalazione di goccioline respiratorie o per contatto diretto. Entrando nel naso, nella bocca o negli occhi, il virus si diffonde sul retro dei passaggi nasali, dove si lega e penetra attraverso l’enzima di 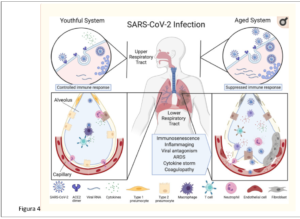 conversione dell’angiotensina 2 (ACE2) sulla superficie delle cellule epiteliali delle vie aeree. Da lì, si diffonde alle mucose della gola e dei bronchi, entrando infine nei polmoni dove infetta le cellule epiteliali alveolari di tipo 2 chiamate pneumociti. Ciò può portare alla sindrome da distress respiratorio
conversione dell’angiotensina 2 (ACE2) sulla superficie delle cellule epiteliali delle vie aeree. Da lì, si diffonde alle mucose della gola e dei bronchi, entrando infine nei polmoni dove infetta le cellule epiteliali alveolari di tipo 2 chiamate pneumociti. Ciò può portare alla sindrome da distress respiratorio
acuto (ARDS), caratterizzata da una perdita del benefico tensioattivo polmonare e da un aumento dello stress ossidativo e dell’infiammazione.
Figura 3:Il virus SARS-CoV-2 si lega agli enzimi ACE2 sulle cellule epiteliali delle vie aeree nel tratto respiratorio superiore dove sono endocitati e replicati (in alto a sinistra), avvisando il sistema immunitario. I virus quindi viaggiano negli alveoli e infettano i pneumociti di tipo 2 che, nel sistema giovanile (in basso a sinistra), sono riconosciuti dai macrofagi alveolari (AM) o dalle cellule dendritiche (non raffigurate) che rilasciano citochine e presentano antigeni verso le cellule T e altri immunitari adattivi le cellule. Le cellule T con i recettori appropriati attivano altri linfociti o uccidono direttamente le cellule infette, prevenendo la diffusione del virus. I neutrofili migrano verso i siti di infezione per eliminare i detriti cellulari infetti. Nel sistema invecchiato (in alto a destra), i segnali di allarme virale sono inizialmente lenti, con conseguente maggiore replicazione virale. I macrofagi difettosi e le cellule T con un repertorio limitato di recettori sono meno efficaci (in basso a destra). Più cellule sono infette, inducendo alti livelli di segnalazione infiammatoria delle citochine. Il rivestimento delle cellule endoteliali del capillare si infiamma, i fibroblasti vengono attivati e i componenti virali SARS-CoV-2 e le citochine entrano nel flusso sanguigno. Il fluido riempie l’alveolo, riducendo la capacità polmonare e il virus infetta i periciti microvascolari in altri organi. Una tempesta di citochine avvia la coagulazione della microvascolarizzazione, causando grave ipossia, coagulopatia e insufficienza d’organo.
Figura 4: Immunosenescenza. In una popolazione anziana (over 80) ma da considerare sana, oggetto di una recente ricerca, sono state osservate caratteristiche che possono essere descritte come senescenza immunitaria.
È importante sottolineare che le complicanze trombotiche sono marcatori dell’evoluzione della infezione da COVID-19 in forma grave e sono associate a insufficienza multiorgano e aumento della mortalità. Le prove fino ad oggi supportano il concetto che le manifestazioni trombotiche del COVID-19 grave sono dovute alla capacità della SARS-CoV-2 non solo di invadere le cellule endoteliali attraverso l’enzima di conversione dell’angiotensina (ACE2), che è presente sulle cellule endoteliali di superficie ma anche, se non soprattutto, di causare la successiva infiammazione endoteliale, l’attivazione del complemento, la generazione di trombina, il reclutamento di piastrine e leucociti e l’avvio di risposte immunitarie innate e adattive che, culminando in una tempesta di citochine, causa quell’immunotrombosi che porta, infine, a quelle complicazioni (micro)trombotiche come trombosi venosa profonda, embolia polmonare e ictus.
Le terapie per l’infezione da Covid-19 sono, ad oggi, agosto 2020, sufficientemente individuate e si avvalgono dell’uso di numerosi farmaci che intervengono nelle varie fasi della progressione della malattia. Ma è possibile una prevenzione? Tale prevenzione riveste un ruolo importante, purtroppo sottovalutato per tuta la popolazione ma soprattutto per i soggetti che, a causa delle troppe primavere, subiscono quel fenomeno dell’immunosenescenza che è la probabile causa della maggior gravità e del più frequente esito letale negli over 65, come riportato dalle statistiche.
La vitamina D riveste un ruolo fondamentale nella prevenzione delle infezioni in generale e di quella da SARS COV-2 in particolare. Prima di esaminare i vari studi d correlazione che sono stati fatti su questo argomento è bene ricordare che i valori di vitamina D nel sangue (25 OH Vitamina D) possono essere espressi utilizzando due valori: nmol/L o ng/L; di seguito lo schema di conversione:
nmo/L = ng/L X 2,496
ng/L = nmol/L : 2,496
Al di là dei valori che vengono ritenuti “normali”, e che spesso differiscono tra nazione e nazione e tra una società scientifica ed un’altra, una pubblicazione (Grant William B. ed altri) dell’aprile individua come valori da raggiungere per ridurre il rischio di infezioni “above 40–60 ng/mL (100–150 nmol/L). For treatment of people who become infected with COVID-19, higher vitamin D3 doses might be useful”. Ovvero valori di 100-150 nmol/L in prevenzione o più, in associazione alle terapie del Covid-19, se la malattia è già iniziata.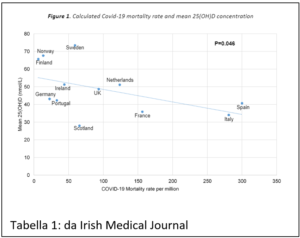 Mortalità e gravità della malattia da Covid-19 sono state valutate in numerosi studi e, nonostante pochissimi (in realtà sono riuscito a trovarne uno solo) pareri contrari, queste erano statisticamente associate a valori di 25 OH Vitamina D più bassi.
Mortalità e gravità della malattia da Covid-19 sono state valutate in numerosi studi e, nonostante pochissimi (in realtà sono riuscito a trovarne uno solo) pareri contrari, queste erano statisticamente associate a valori di 25 OH Vitamina D più bassi.
La supplementazione di Vitamina D è stata utilizzata anche in terapia in quanto è stato 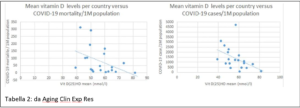 dimostrato che il supplemento di vitamina D previene l’accumulo di Angiotensina II e riduce la sua attività proinfiammatoria sopprimendo il rilascio di renina in pazienti infetti da COVID, riducendo così il rischio di ARDS (sindrome da deficit acuto resporatosio o Acute Respiratory Distress Syndrome), miocardite o danno cardiaco. Ma questa è un’altra storia.
dimostrato che il supplemento di vitamina D previene l’accumulo di Angiotensina II e riduce la sua attività proinfiammatoria sopprimendo il rilascio di renina in pazienti infetti da COVID, riducendo così il rischio di ARDS (sindrome da deficit acuto resporatosio o Acute Respiratory Distress Syndrome), miocardite o danno cardiaco. Ma questa è un’altra storia.
È strano che, nonostante che numerosissime pubblicazioni dimostrino una correlazione inversa tra vitamina D e infezione da Covid-19, con scarsissime smentite, non sia stata evidenziata la necessaria prevenzione con supplementazione di vitamina D. Quali valori raggiungere? Valutando le varie pubblicazioni al riguardo, credo che in periodo di pandemia ed allo scopo di influire positivamente sul sistema immunitario siano da raggiungere valori di 25 OH Vitamina D nel sangue intorno ai 100 nmol/L, soprattutto, ma non solo, negli over 65 ed ancor più se di sesso maschile (categoria maggiormente danneggiata dall’infezione da Covid-19). La bacchetta magica in una situazione come quella che stiamo vivendo credo che non sia alla portata di nessuno, ma l’associazione tra prevenzione attiva (vitamina D) e passiva (ad esempio l’utilizzo di mascherine nei luoghi chiusi ed affollati) e le varie terapie emergenti, possano riportare alla normalità la nostra vita.
Ringraziamenti: devo ringraziare la mia collaboratrice Marina per avermi sollecitato da oltre 3 mesi, quotidianamente e più volte al giorno, la stesura di questo articolo, sino a che non ho ceduto.

























Ho letto con molto interesse il suo articolo. Spero che i suoi studi vengano portati all’attenzione del grande pubblico e divulgati con maggior efficacia attraverso anche i canali tv e e stampa. Buon lavoro!